Ревматоидный артрит
Ревматоидный артрит (РА) – аутоимунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом(синовитом) и системным воспалительным поражением внутренних органов.
Профилактика.
Этиология РА неизвестна, поэтому первичную профилактику не проводят.
Скрининг.
Скрининг не проводят. Иммунологические нарушения(увеличение титров РФ, АЦЦП и С-РБ) выявляют за несколько месяцев или лет до развития клинических симптомов РА.
Общая характеристика
Характерно разнообразие вариантов начала заболевания. В большинстве случаев заболевание начинается с полиартрита, реже проявления артрита могут быть выражены умеренно, а преобладают артралгии, утренняя скованность в суставах, ухудшение общего состояния, слабость, похудание, субфебрильная температура тела, лимфаденопатия, которые могут предшествовать клинически выраженному поражению суставов.
Развитию артрита за несколько недель или месяцев может предшествовать продромальный период, проявляющийся усталостью, похуданием, периодически возникающими болями в суставах (часто на фоне изменения атмосферного давления), снижением аппетита, повышенной потливостью, субфебрильной температурой тела, умеренной анемией, увеличением СОЭ.
У многих пациентов заболевание дебютирует с неспецифического поражения суставов, и его определяют как недифференцированный артрит (НА). Среди больных НА в течение первого года наблюдения 30-50% развивается достоверный РА. У 40-55%- спонтанная ремиссия, у остальных сохраняется НА или выявляют другое заболевание.
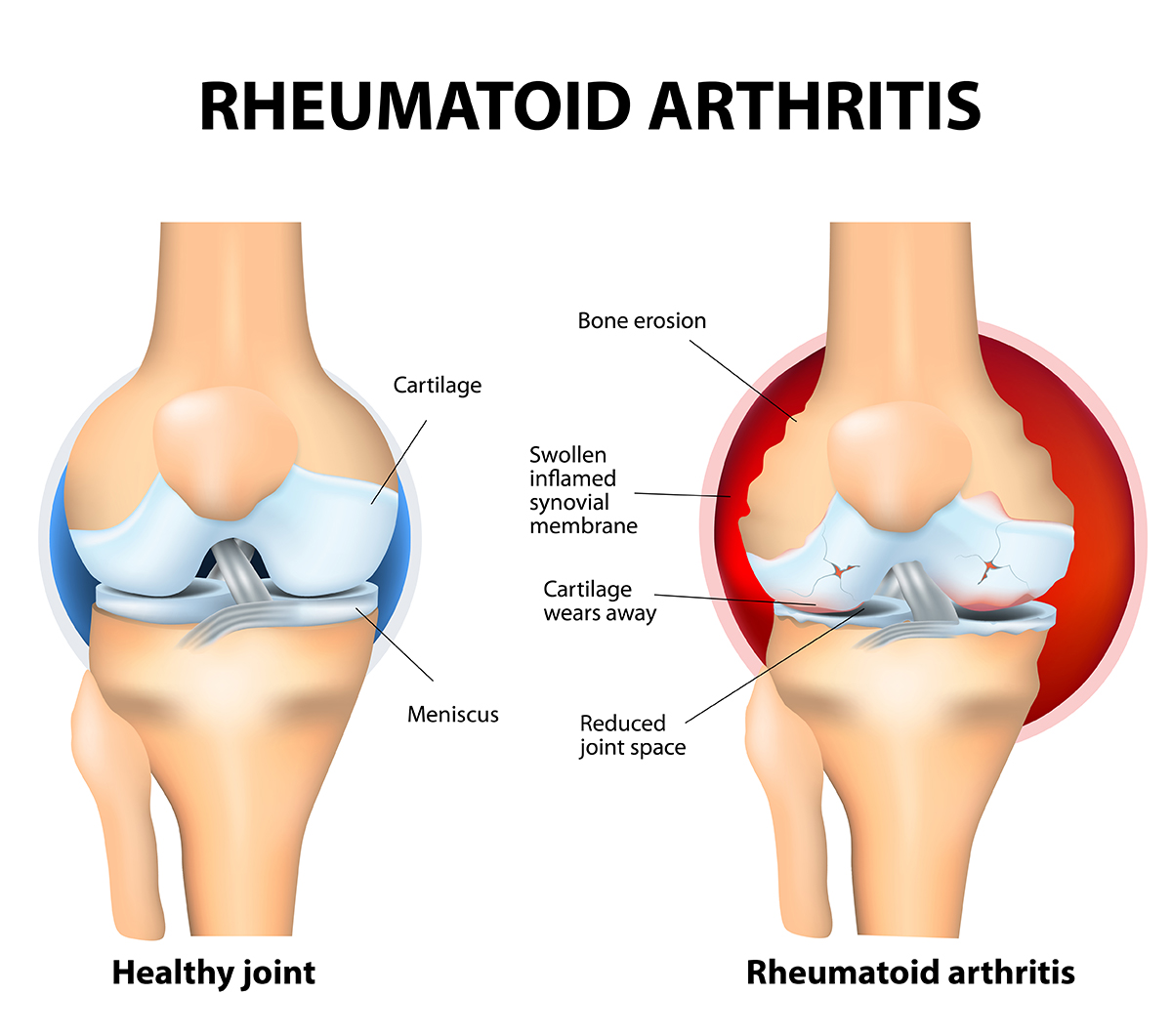
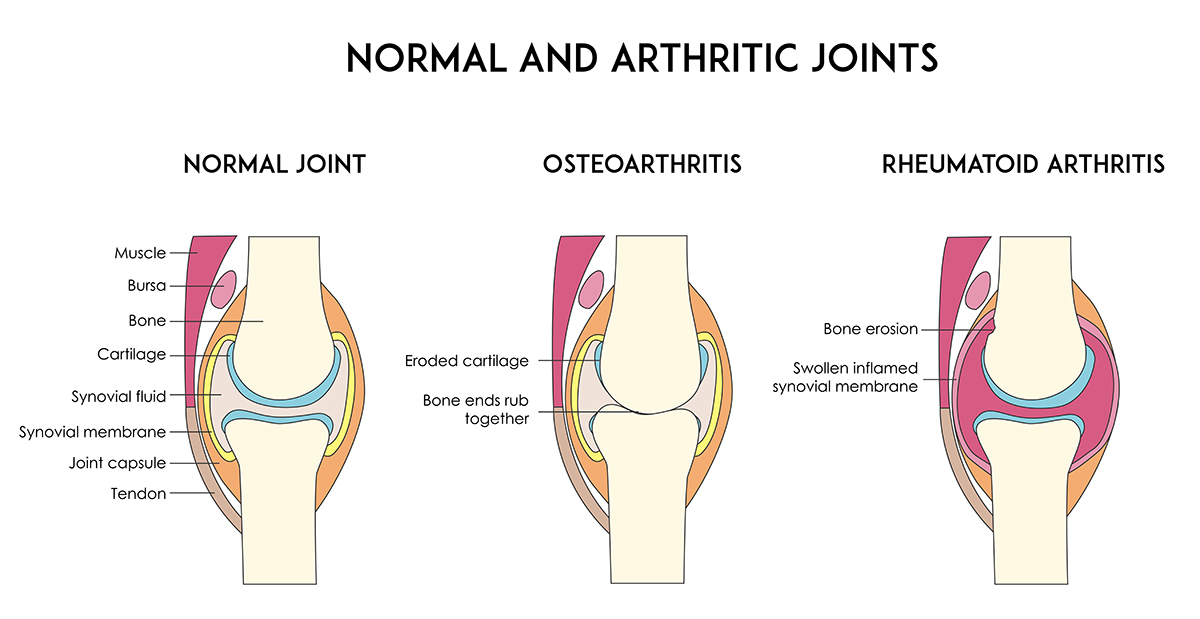
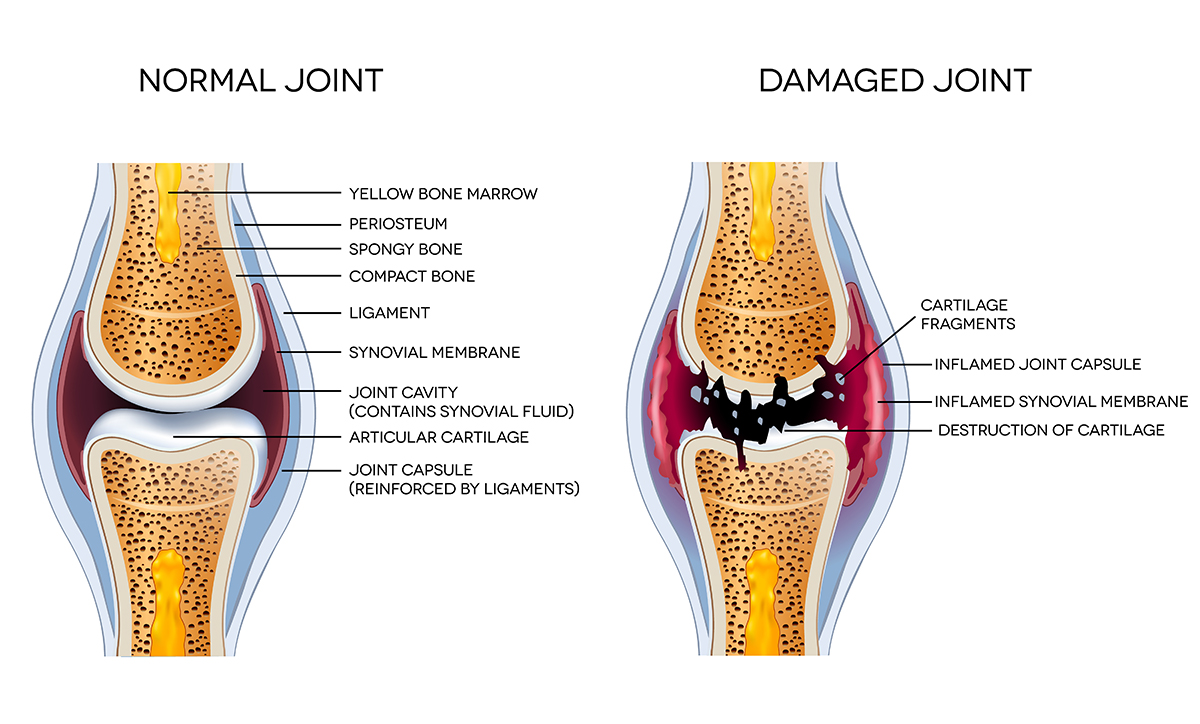
Что происходит в суставах при артрите?
Избыточная стимуляция и нарушение регуляции иммунной системы приводят к избыточной продукции T-клеток
T-клетки проходят в синовий сустава по кровеносным сосудам и выделяют провоспалительные цитокины >запускает каскад реакций в суставах> приводит к развитию воспаления
Синовиальная мембрана начинает пролиферировать и это приводит к избыточной продукции новой жидкости. Это приводит к отеку и припуханию сустава.
Хрящ истончается и это приводит к снижению защиты сустава
Паннус (грануляционная ткань) образуется из синовиальной мембраны
Костная ткань разрушается (эрозии) в областях там, где синовиальная мембрана касается кости (это может быть выявлено при радиографическом обследовании)
В поздних стадиях заболевания полости суставов могут быть полностью заполнены грануляционной тканью
Схема изменения в суставах
Лечение
Цели терапии.
Основная цель терапии – достижение стойкой ремиссии заболевания. Остальные задачи таковы:
- Подавление связанных с воспалением симптомов артрита и внесуставных проявлений.
- Предотвращение деструкции, нарушения функций и деформации суставов.
- Улучшение качества жизни.
- Снижение рисков коморбидных заболеваний.
Лечение больных РА должен проводить ревматолог по следующим причинам:
- Функциональное состояние, находящихся под наблюдением у ревматологов, лучше, чем у курируемых врачом общей практики.
- Применение современных методов фармакотерапии РА требует специальных значений
- Необходимо информирование больных о характере заболевания и побочных эффектах применяемых ЛС
- Используют междисциплинарный подход, основанный на применении нефармакологических и фармакологических методов, привлечение при необходимости специалистов других медицинских специальностей(ортопеда, физиотерапевта, кардиолога, невропатолога, психолога и других)
Медикаментозное лечение.
Для лечение РА используют следующие группы ЛС:
- Ненаркотические анальгетические ЛС-НПВП
- «простые» анальгетики
- ГК
- БПВП и ГИБП
Общие положения
- Для уменьшения болей в суставах назначают НПВП
- НПВП оказывают хороший симпоматический (аналгетический) эффект
- НПВП не влияют на прогрессирование деструкции суставов и прогноз заболевания
- Лечение РА основано на применении БПВП и ГИБП
Терапию БПВП следует начинать как можно раньше (в пределах 3-6 месяцев с момента развития симптомов болезни), даже если пациенты формально не соответствуют диагностическим критериям РА (недифференцированный артрит)
Раннее начало лечение БПВП и ГИБП способствует улучшению функций и замедлению прогрессирования деструкции суставов. Позднее назначение БПВП(через 3-6 месяцев от начала болезни) ассоциируется со снижением эффективности монотерапии БПВП.
Нестероидные противовоспалительные препараты
В зависимости от селективности в отношении ЦОГ-2 НПВП разделяют на две категории – неселективные (Н-НПВП) и селективные (С-НПВП). НПВП более эффективно подавляют боль и воспаление, чем парацетамол. При РА НПВП применяют в комбинации с БПВП.
Глюкортикоиды:
Следует использовать ГК не в виде монотерапии, а в комбинации с БПВП.
ГК в низких/средних дозах эффективно контролируют клинические проявления и прогрессирование деструкции суставов. ГК более эффективны, чем НПВП, а соотношении эффективности/стоимости у ГК лучше, чем у НПВП.
Базисные противовоспалительные препараты
Терапию БПВП следует проводить всем больным без исключения. Терапия БПВП и ГИБП уменьшает боль и воспаление, улучшает функции и замедляет прогрессирование деструкции суставов.
При выборе терапии БПВП и ГИБП необходимо учитывать длительность заболевания(< 6 месяцев – ранняя стадия;6-24 месяцев – промежуточная стадия; >24 месяца – развернутая стадия), активность воспаления, наличие факторов неблагоприятного прогноза, коморбидность. К факторам риска неблагоприятного прогноза относят высокие титры РФ, увеличение концентрации АЦЦП, увеличение СОЭ и концентрации СРБ, быстрое развитие деструкции в суставах.
Динамическое наблюдение за эффективностью и побочными эффектами лечения БПВП осуществляет врач-ревматолог и ( в виде исключения) врач общей практики, но при консультативной поддержке врача-ревматолога. *
Метотрексат- наиболее эффективный БПВП, основной компонент комбинированной терапии с другими БПВП и ГИБП. По сравнению с другими БПВП обладает наилучшим соотношением эффективность/токсичность.
Монотерапия показана независимо от длительности заболевания, активности и наличия факторов неблагоприятного прогноза. У больных, впервые начавших лечение метотрексатом. Монотерапия МТ обладает лучшим соотношением эффективность/ токсичность, чем комбинированная терапия МТ и другими БПВП. При неэффективности монотерапии МТ целесообразно проведение комбинированной терапии МТ и БПВП или МТ и ГИБП.
Генно-инженерные биологические препараты (ГИБП)
Это группа лекарственных средств, характеризующихся селективным действием на определенные механизмы развития хронического воспаления и представляющая собой моноклональные антитела к иммунокомпетентным клеткам или провоспалительным цитокинам, гибридные белковые молекулы, ингибирующие активность цитокинов и взаимодействие иммунокомпетентных клеток. В настоящее время зарегистрированы 4 класса ГИБП.
– Ингибиторы ФНО-α: инфликсимаб, адалимумаб, этанерцепт, цертолизумаб пегол, голимумаб
– Анти-В-клеточные препараты: ритуксимаб
– Ингибиторы рецепторов ИЛ-6: тоцилизумаб
– Блокаторы костимуляции Т-лимфоцитов: абатацепт
*Клинические рекомендации. Ревматология, 2-е издание, исправленное и дополненное. Под ред. акад. РАМН Е.Л.Насонова
Ювенильный артрит
Ювенильный артрит (ЮА) – гетерогенная группа хронических воспалительных заболеваний суставов детского возраста, включающая различные по иммуногенетическому происхождению, патогенезу и прогнозу нозологические формы, объединенные в группу по ведущему клиническому признаку – артриту, имеющему тенденцию к прогрессирующему, потенциально инвалидизирующему течению.
Синонимом ЮА является утвержденный Всемирной лигой ревматологических ассоциаций (ILAR-international League of Associations for Rheumatology) в 1997 году термин «ювенильный идиопатический артрит»(ЮИА), который постепенно вытесняет из медицинской литературы сходный по смыслу термин «ЮХА».
В качестве синонима ЮА нередко используют термин «ювенильный РА»(ЮРА), хотя правильнее его употреблять для названия отдельной нозологической формы – эквивалента РА взрослых. ЮА – артрит неустановленной этиологии, продолжительностью более 6 недель, развивающийся у детей в возрасте не старше 16 лет при исключении другой патологии суставов.
Эпидемиология.
ЮА – одно из наиболее частых и инвалидизирующих ревматических заболеваний у детей. Заболеваемость ЮА составляет 2-16 случаев на 100 000 детского населения в возрасте до 16 лет. Распространенность ЮА в разных странах составляет 0,05 -0,6% (1-7). Распространенность ЮА у детей до 18 лет на территории РФ – 62,3 на 100 000,первичная заболеваемость – 16,2 на 100 000. У подростков распространенность ЮА составляет 116,4 на 100 000(у детей до 14 лет на 100 000),первичная заболеваемость – 28,3 на 100 000(у деетй до 14 лет – 12,6 на 100 000). ЮА больше подвержены девочки. Смертность составляет 0,5 – 1%.
Варианты течения ювенильного ревматоидного артрита.
Системный вариант.
Составляет 10-20% случаев ЮА. Развивается в любом возрасте. Мальчики и девочки болеют с одинаковой частотой. Диагноз системного варианта ЮА устанавливают при наличии артрита, сопровождающегося или с предшествующей документированной лихорадкой в течении минимум 2 недель в сочетании не менее чем с двумя из следующих признаков: сыпь, генерализованная лимфаденопатия, гепато и/или спленомегалия.
Полиартикулярный вариант
Составляет 30-40% случаев ЮА. Подразделяется на два варианта в зависимости от наличия или отсутствия РФ. Иногда сопровождается субфебрильной лихорадкой и лимфоденопатией.
Олигоартикулярный вариант
Составляет около 50% случаев. По классификации ILAR подразделяется на два варианта:
Персистирующий вариант – поражением суставов с дебюта и на протяжении всего периода заболевания протекает с артритом более четырех суставов
Распространившийся вариант – в течение первых 6 месяцев отмечают олигиартикулярное поражение суставов, в дальнейшем вовлекаются «новые» суставы
Другие варианты ювенильного идиопатического артрита
Согласно классификации ILAR, и ЮИА также относят артрит, сочетающийся с энтезитом, и ПСА.
ПСА – категория больных детского возраста с псориазом и артритом, детей с артритом и семейным анамнезом, отягощенным к псориазу у родственников первой линии родства, с дактилитом и другими поражениями ногтевоц пластинки. Для характеристики артрита используют следующие критерии: возраст начала, характер артрита(симметричный и асимметричный),течение артрита(олиго- и полиартрит),Наличие АНФ, увеита.
Медикаментозное лечение.
Лекарственную терапию ЮА можно подразделить на два вида симптоматическую (НПВП и глюкокортикоиды) и патогенетическую (базисные противовоспалительные препараты БПВП).
Применение НПВП и глюкокортикоидов способствует быстрому уменьшению боли и воспалительного процесса в суставах, улучшению функций, но не предотвращает прогрессирования деструкции суставов. Терапия БПВП приостанавливает развитие деструкции, уменьшает инвалидизацию.
Современная концепция фармокотерапии ЮА подразумевает как можно более раннее назначение БПВП, т.е. пропорциональную тяжести болезни агрессивную «опережающую» тактику, направленную на предупреждение потенциальных инвалидизирующих последствий болезни.
При выборе лекарственных средств в педиатрической практике следует отдавать предпочтение оригинальным препаратам, зарегистрированным к применению у детей.